Obesidad y desinformación: cuando la opinión sustituye al conocimiento médico
En la era del exceso de información, la salud metabólica exige más criterio y menos ruido
Vivimos en una época paradójica. Nunca antes la humanidad había tenido tanto acceso a información sobre salud. Estudios científicos, artículos divulgativos, conferencias, podcasts, redes sociales. El conocimiento parece estar al alcance de un clic. Y, sin embargo, la confusión está a la orden del día.
La obesidad, una de las grandes enfermedades crónicas del siglo XXI, no solo avanza en cifras. También avanza la desinformación que la rodea. Opiniones simplificadas, juicios morales, titulares alarmistas y soluciones rápidas compiten con décadas de investigación médica.
La pregunta no es si disponemos de información.
La pregunta es si sabemos interpretarla.
La obesidad: una enfermedad compleja que exige respeto científico
Reducir la obesidad a una cuestión de fuerza de voluntad es un error conceptual profundo.
La obesidad es una enfermedad metabólica crónica, multifactorial y progresiva. Implica alteraciones en los mecanismos de regulación del apetito, en la señalización hormonal, en la sensibilidad a la insulina y en los circuitos neurobiológicos que regulan la saciedad. No es únicamente una cuestión calórica. Es una alteración fisiológica sostenida en el tiempo.
A ello se suman factores ambientales: disponibilidad constante de alimentos ultraprocesados, sedentarismo estructural, estrés crónico y ritmos de vida incompatibles con el autocuidado.
Comprender esta complejidad es el primer paso para abordarla con rigor.
Simplificarla puede resultar tranquilizador. Pero no es clínicamente responsable.
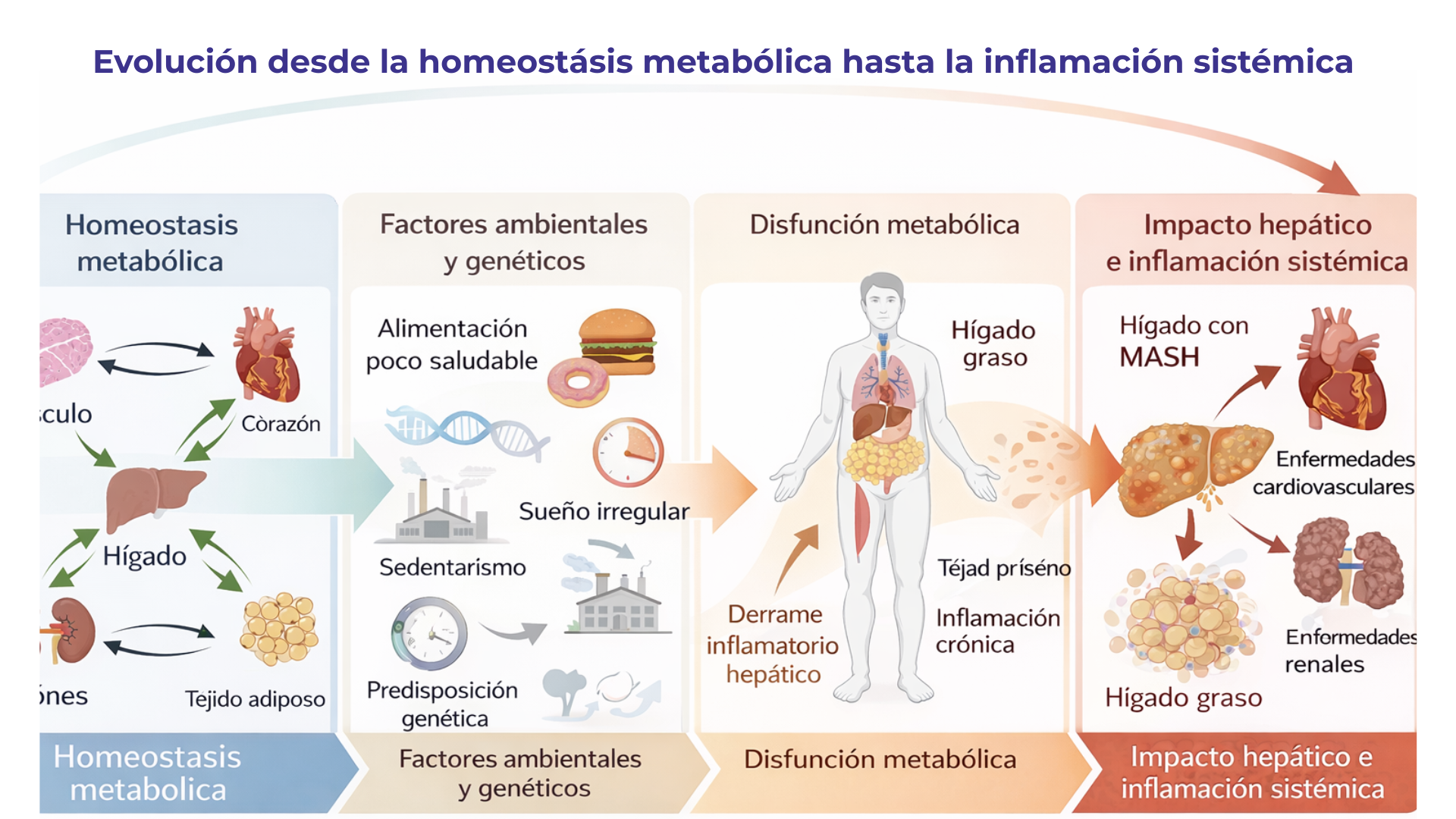
Esquema conceptual de la progresión desde la homeostasis metabólica hacia la disfunción metabólica y la inflamación sistémica asociada a la obesidad.
Información no es conocimiento
La democratización del acceso a datos médicos es, sin duda, un avance. Pero existe una diferencia esencial entre leer y comprender, entre acceder y saber interpretar.
Un ensayo clínico no se evalúa por su titular, sino por su metodología.
Un tratamiento no se juzga por un testimonio aislado, sino por su evidencia acumulada.
Una decisión terapéutica no se basa en tendencias, sino en diagnóstico individualizado.
En la actualidad, el volumen de opiniones puede eclipsar el valor del criterio.
El pensamiento crítico es imprescindible. Pero el pensamiento crítico auténtico no consiste en desconfiar sistemáticamente del conocimiento experto. Consiste en saber diferenciar fuentes, comprender la jerarquía de la evidencia y reconocer que la medicina es una disciplina compleja que requiere formación prolongada y actualización constante.
La verdadera autonomía sanitaria no es sustituir al médico.
Es decidir acompañado por él.
Pensamiento crítico y responsabilidad
Vivimos en una cultura que valora, con razón, la libertad de pensamiento.
Pero la libertad sin conocimiento puede convertirse en vulnerabilidad.
Pensar críticamente implica reconocer que el conocimiento especializado existe. Que la formación médica requiere años de estudio, práctica clínica y actualización científica. Que la responsabilidad profesional no es intercambiable con la opinión.
En salud, la confianza no debe ser ciega, pero tampoco debe ser sustituida por sospecha permanente.
El equilibrio entre autonomía y acompañamiento profesional es la base de una medicina moderna, ética y eficaz.
Cuatro décadas observando la evolución del tratamiento de la obesidad
A lo largo de más de cuarenta años de ejercicio médico, el Dr. Justo Miguel Alcolea López ha tratado la obesidad en diferentes contextos terapéuticos y momentos históricos de la medicina.
Ha presenciado la evolución desde enfoques exclusivamente restrictivos hasta estrategias metabólicas más sofisticadas, basadas en la comprensión profunda de la fisiología energética.
La experiencia clínica prolongada no solo aporta conocimiento técnico. Aporta perspectiva.
Permite distinguir entre modas pasajeras y avances sólidos. Entre soluciones simplistas y estrategias sostenibles. Entre el ruido mediático y la evidencia contrastada.
La medicina evoluciona, pero el criterio se construye con tiempo, estudio y responsabilidad.
Tras cuatro décadas acompañando a pacientes en el tratamiento de la obesidad, la conclusión permanece constante: el abordaje individualizado y supervisado es el único camino hacia resultados seguros y duraderos.
La obesidad no es una cuestión de voluntad; es una enfermedad metabólica compleja que exige conocimiento y responsabilidad clínica.
Recuperar el valor del criterio médico
La obesidad es mi una enfermedad influida por factores biológicos, ambientales y sociales.
Pero sí es una cuestión de criterio.
En un entorno saturado de opiniones, recuperar el valor del conocimiento médico es esencial. La ciencia no pretende imponer. Pretende comprender. El médico no sustituye la decisión del paciente. La orienta con evidencia y responsabilidad.
En un mundo de información ilimitada, la serenidad científica se convierte en un acto de coherencia. La salud metabólica no necesita más ruido. Necesita diagnóstico, acompañamiento y decisiones fundamentadas. En ese equilibrio reside la verdadera libertad sanitaria.
La democratización de la información es un avance; sustituir el criterio médico por opiniones fragmentadas no lo es.
Si existe preocupación por el peso corporal, por la salud metabólica o por la dificultad para perder peso pese a intentos previos, el primer paso no debería ser la búsqueda de soluciones rápidas, sino la evaluación médica individualizada.
- Cada organismo responde de manera distinta. Cada contexto requiere una estrategia específica.
- La obesidad no se resuelve con opiniones generalistas, sino con diagnóstico, seguimiento y criterio clínico.
- Solicitar una valoración médica especializada no es un acto de dependencia. Es un acto de responsabilidad hacia la propia salud.
Evidencia científica en terapias metabólicas de nueva generación
La investigación clínica más reciente ha analizado fármacos que actúan sobre vías hormonales implicadas en la regulación del apetito y del metabolismo energético, particularmente los agonistas duales de GLP-1 (péptido similar al glucagón 1) y GIP (polipéptido insulinotrópico dependiente de glucosa)
En ensayos clínicos controlados de hasta 72 semanas de duración, estos tratamientos han mostrado reducciones de peso clínicamente relevantes, con pérdidas promedio cercanas al 20 % del peso corporal inicial en adultos con obesidad o sobrepeso, en comparación con placebo.
Estos resultados no solo reflejan disminución del peso total, sino también mejoras en parámetros metabólicos como la circunferencia abdominal, el control glucémico y el riesgo de progresión a diabetes tipo 2.
Revisiones sistemáticas y metaanálisis han confirmado la consistencia de estos datos en diferentes poblaciones, destacando que la eficacia observada supera, en algunos estudios comparativos, la de terapias previas.
Es importante subrayar que estos resultados se obtienen en el contexto de:
- Selección médica adecuada
- Seguimiento estructurado
- Evaluación de efectos adversos
- Integración con cambios en el estilo de vida
La evidencia científica no suprime la prudencia; la guía.
La innovación, cuando está respaldada por ensayos clínicos rigurosos, no debe generar rechazo automático, sino análisis crítico y supervisión profesional.
Referencias científicas
- Jastreboff AM et al. Tirzepatide once weekly for the treatment of obesity. N Engl J Med. 2022.
- Tirzepatida una vez por semana para el tratamiento de la obesidad
- Rubino F et al. Joint international consensus statement for ending stigma of obesity. Nat Med. 2020.
- Blüher M. Obesity: global epidemiology and pathogenesis. Nat Rev Endocrinol. 2019.
El miedo frente a la innovación
Los avances terapéuticos en el tratamiento de la obesidad han supuesto un cambio relevante en los últimos años. La investigación en metabolismo ha permitido comprender mejor los mecanismos implicados en la regulación del peso corporal y desarrollar estrategias más eficaces.
Como sucede con toda innovación médica, estos avances han generado debate.
En ocasiones, el debate es saludable.
En otras, deriva en simplificaciones y alarmismo.
El miedo es emocionalmente contagioso. La evidencia, en cambio, requiere tiempo, análisis y contexto.
La medicina no puede basarse en percepciones amplificadas por el entorno digital. Se fundamenta en estudios controlados, en datos reproducibles, en seguimiento clínico y en evaluación constante de riesgos y beneficios.
Rechazar un tratamiento por titulares fragmentados puede retrasar soluciones que, bajo supervisión médica adecuada, han demostrado ser eficaces y seguras.
La prudencia es una virtud médica. El prejuicio no lo es.



0 comentarios